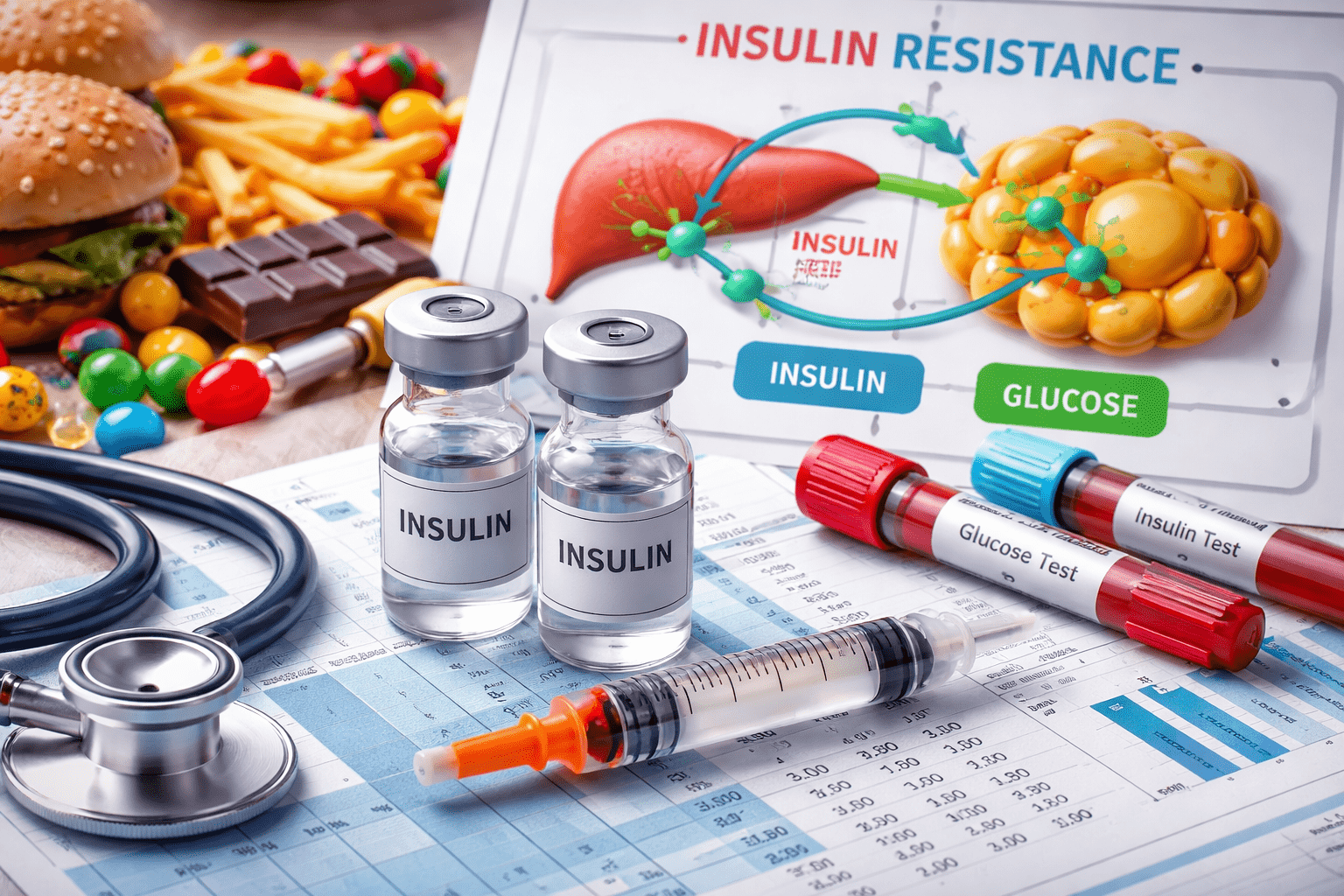
В последние годы термин «инсулинорезистентность» всё чаще звучит не только в кабинетах эндокринологов, но и в повседневных разговорах о здоровье. Как отмечает сайт Glavpost со ссылкой на сайт topflop.pl, это состояние напрямую связано с ростом случаев диабета второго типа и метаболических нарушений. Инсулинорезистентность означает, что клетки организма перестают нормально реагировать на инсулин — гормон, регулирующий уровень сахара в крови. В результате глюкоза не усваивается должным образом и накапливается в крови. Организм пытается компенсировать это, вырабатывая всё больше инсулина, что лишь усугубляет проблему. Понимание механизма и ранних признаков позволяет вовремя вмешаться и избежать серьёзных последствий.
Что такое инсулинорезистентность и как она развивается
Инсулинорезистентность — это состояние, при котором мышцы, печень и жировая ткань хуже реагируют на инсулин. В норме инсулин «открывает» клеткам доступ к глюкозе, но при резистентности этот механизм даёт сбой. Поджелудочная железа вынуждена работать с перегрузкой, повышая уровень инсулина в крови. Со временем этот компенсаторный ресурс истощается, что создаёт предпосылки для диабета. На развитие состояния влияют образ жизни, питание и генетическая предрасположенность.
Основные факторы риска:
- избыток висцерального жира;
- малоподвижный образ жизни;
- регулярное потребление быстрых углеводов;
- хронический стресс и недосып.
Как инсулинорезистентность влияет на организм
Инсулинорезистентность затрагивает не только уровень сахара в крови, но и работу всего организма. Повышенный инсулин стимулирует накопление жира, особенно в области живота. Нарушается липидный обмен, растёт уровень «плохого» холестерина. Часто страдает сердечно-сосудистая система, увеличивается риск гипертонии. Кроме того, меняется гормональный баланс, что может отражаться на репродуктивном здоровье.
Типичные последствия:
- набор веса даже при умеренном питании;
- повышение артериального давления;
- хроническая усталость;
- рост риска диабета второго типа.
Основные симптомы, которые нельзя игнорировать
Инсулинорезистентность долгое время может протекать скрыто. Человек чувствует себя относительно нормально, но организм уже работает в режиме перегрузки. Первые симптомы часто списывают на стресс или усталость. Однако именно в этот период состояние лучше всего поддаётся коррекции.
Наиболее распространённые признаки:
- постоянное чувство голода, особенно тяга к сладкому;
- сонливость после еды;
- трудности с снижением веса;
- потемнение кожи в складках (акантоз).
Как определить инсулинорезистентность: анализы и показатели
Точный диагноз ставится на основании лабораторных данных. Одного измерения сахара крови недостаточно, поскольку он может долго оставаться в пределах нормы. Важна комплексная оценка углеводного обмена. На практике врачи используют несколько показателей, которые позволяют увидеть проблему на ранней стадии.
Основные методы диагностики:
- анализ глюкозы натощак;
- уровень инсулина в крови;
- индекс HOMA-IR;
- глюкозотолерантный тест.
| Показатель | Норма | Возможное отклонение |
|---|---|---|
| Глюкоза натощак | до 5,5 ммоль/л | выше нормы |
| Инсулин | 2–25 мкЕд/мл | повышен |
| HOMA-IR | до 2,5 | выше 2,5 |
Практические шаги для коррекции состояния
При инсулинорезистентности ключевую роль играет изменение образа жизни. Медикаменты применяются не всегда и чаще на поздних стадиях. Основная задача — снизить нагрузку на поджелудочную железу и вернуть чувствительность клеток к инсулину. Это требует системного подхода и дисциплины.
Пошаговый план действий:
- Сократить потребление сахара и рафинированных углеводов.
- Увеличить долю белка и клетчатки в рационе.
- Ввести регулярную физическую активность не менее 150 минут в неделю.
- Нормализовать сон и режим дня.
- Контролировать показатели крови каждые 3–6 месяцев.
Инструменты и рекомендации для повседневной жизни
Для контроля состояния полезно использовать простые и доступные инструменты. Дневник питания помогает выявить скрытые источники сахара. Фитнес-трекеры мотивируют к движению и позволяют отслеживать уровень активности. Регулярные консультации с врачом дают возможность корректировать стратегию и избегать ошибок.
Практические рекомендации:
- выбирать продукты с низким гликемическим индексом;
- есть небольшими порциями 3–4 раза в день;
- сочетать кардио и силовые нагрузки;
- избегать длительных периодов голодания без контроля специалиста.
Вам может быть полезно: повышенный кортизол — причины, симптомы и что делать